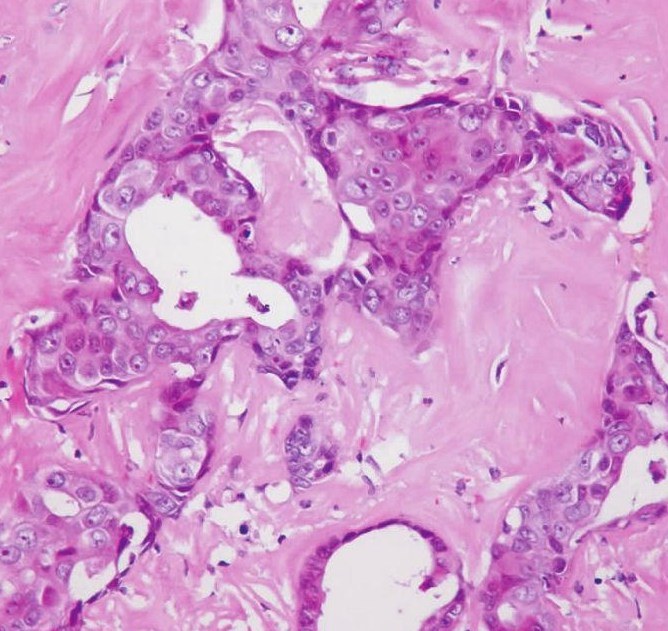
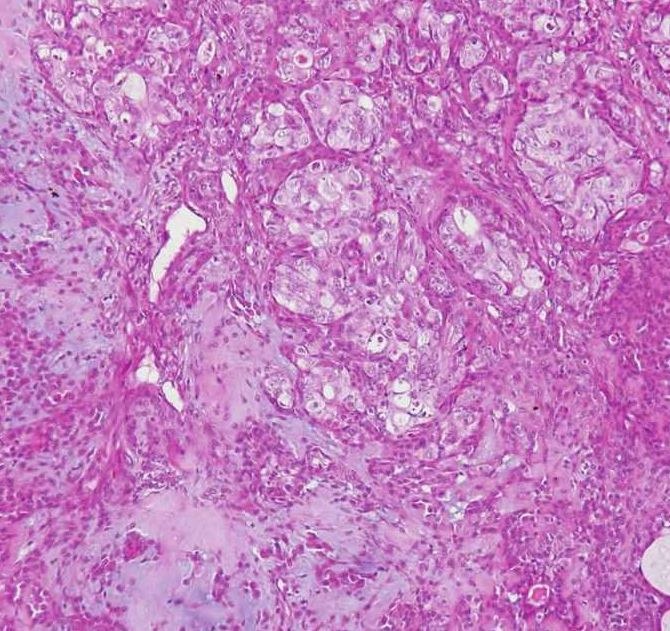
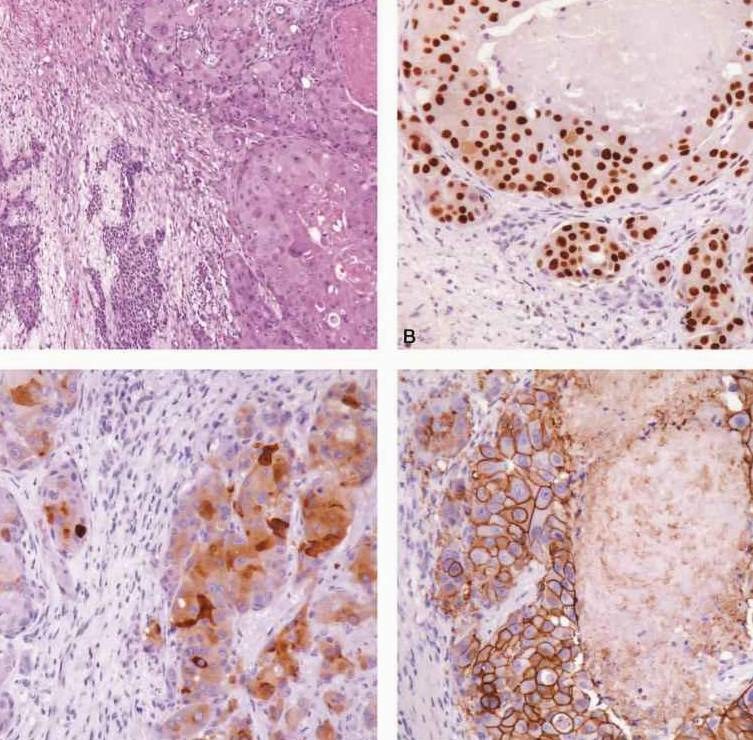
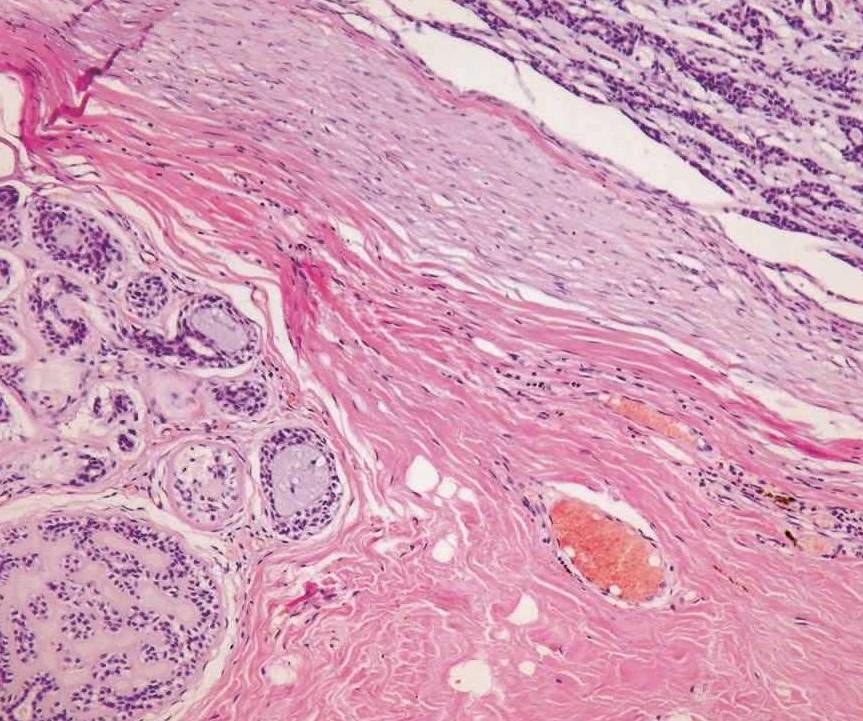
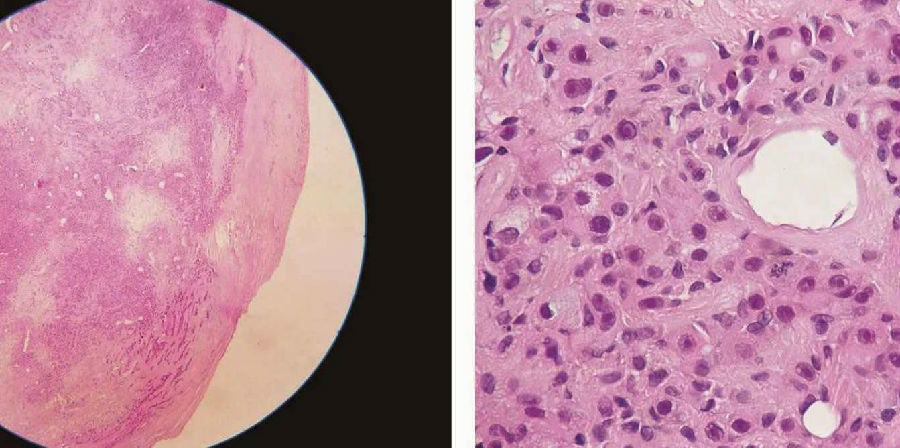
多形性腺瘤癌变的组织学表现比较复杂。大部分病例可以见到部分良性多形性腺瘤的结构,另一部分可为各种唾液腺癌的成分;有时找不到良性区域,只见到癌的成分并可以混杂有软骨样组织。对切片中见不到多形性腺瘤的病例可以多取标本仔细寻找,特别是有玻璃样变的区域以发现多形性腺瘤的证据(图7-259)。如果临床上在相同部位有切除过多形性腺瘤的病史也有助于诊断。良性部分可见到腺管样结构,管腔内有粉染的黏液,周围可见肌上皮细胞和黏液软骨样组织,还可见这部分肿瘤的周围有纤维包膜。恶性部分的肿瘤细胞有明显的异型性,核深染、可见核分裂像,呈浸润性生长,瘤组织坏死常见。组织类型可表现为多种多样,国际上报道最多见的是非特异性腺癌和唾液腺导管癌,而国内的报道中唾液腺导管癌并不多见,肌上皮癌较多见。实际上各种组织学类型均可见到,除上述的非特异性腺癌(图7-260)和导管癌外(图7-261),鳞状细胞癌(图7-262)、黏液表皮样癌(图7-263)、腺样囊性癌(图7-264)、肌上皮癌(图7-265)、未分化癌、嗜酸细胞腺癌(图7-266)、上皮肌上皮癌(图7-267)、多形性低度恶性腺癌、腺泡细胞癌、皮脂腺癌均可出现。有时在同一病例中可见到多种组织学类型的唾液腺癌成分,此时应注意与杂交瘤鉴别。应注意的是有些肿瘤的细胞多形性程度较轻,侵袭性不是很强。总之,癌的成分多为低分化高级别的,高分化低级别的癌大概只占10%~15%。根据癌在多形性腺瘤中的组织学和生物学行为的多样性表现,诊断时应说明癌的组织学类型和级别,建议也说明癌成分大致所占的比例,因为它可能是一个有用的预后评估指标,即癌成分比例高则直接预示着高的和广泛的侵袭性或转移潜能。以前的研究比较重视恶变中的腺上皮发生的肿瘤,而最近的研究认为,以前对恶变成分分类为未分化癌者经免疫组织化学染色证实为肌上皮癌,而且此类型的恶性程度也较高,容易复发。
图7-259 多形性腺瘤癌变:位于多形性腺瘤玻璃样变区的癌变,癌变成分为非特异性腺癌
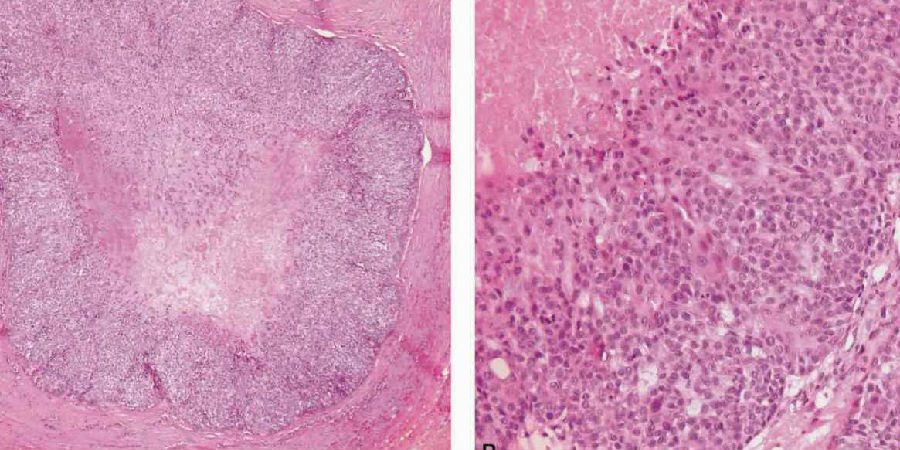
图7-260 多形性腺瘤癌变:癌变成分为非特异性腺癌,癌变位于图的右上方
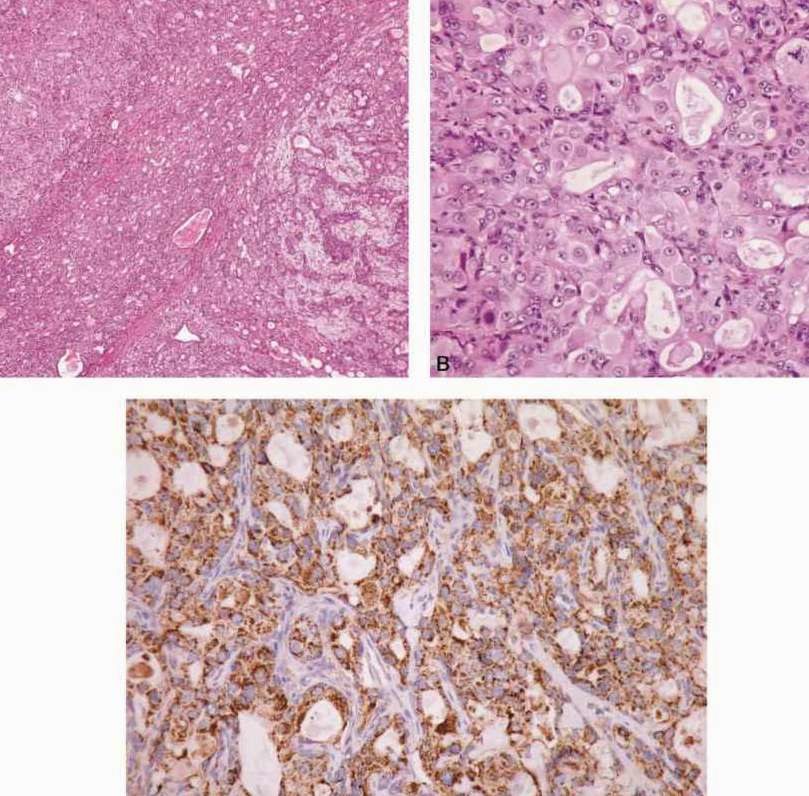
图7-261 多形性腺瘤癌变 A.多形性腺瘤癌变为唾液腺导管癌;B.癌变成分雄性激素受体阳性;C.癌变区GCDFP15阳性;D.癌变成分Her2阳性
图7-262 多形性腺瘤癌变:癌变成分为鳞状细胞癌
图7-263 多形性腺瘤癌变:癌变成分为黏液表皮样癌
图7-264 多形性腺瘤癌变:癌变成分为腺样囊性癌
图7-265 多形性腺瘤癌变 A.癌变成分为肌上皮癌,位于图右侧;B.高倍镜下见肿瘤组织坏死及肿瘤细胞核分裂
图7-266 多形性腺瘤癌变 A.癌变成分为嗜酸细胞腺癌,位于图左侧;B.高倍镜见含丰富嗜酸性细颗粒胞质;C.肿瘤细胞线粒体免疫组化染色阳性
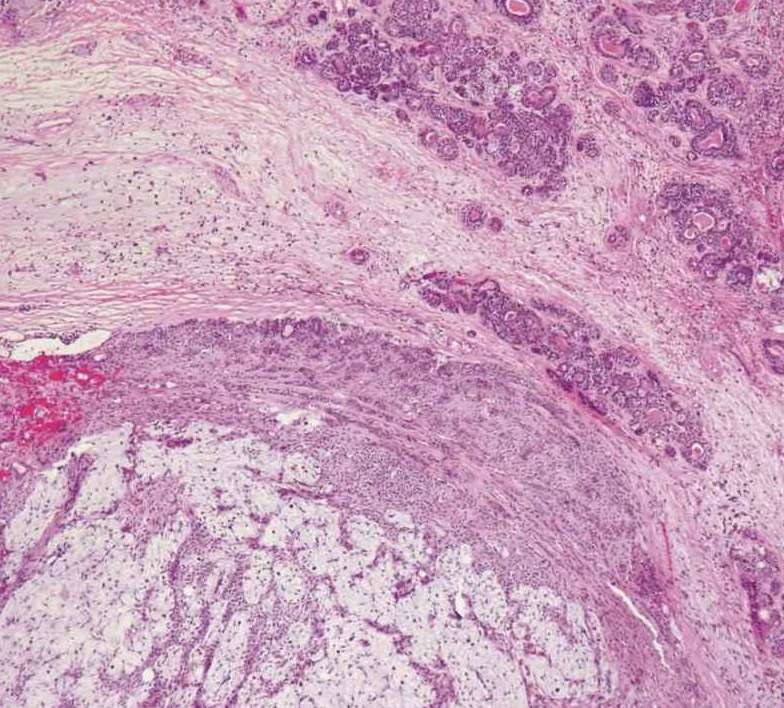
图7-267 多形性腺瘤癌变 癌变成分为上皮肌上皮癌(图右上方)
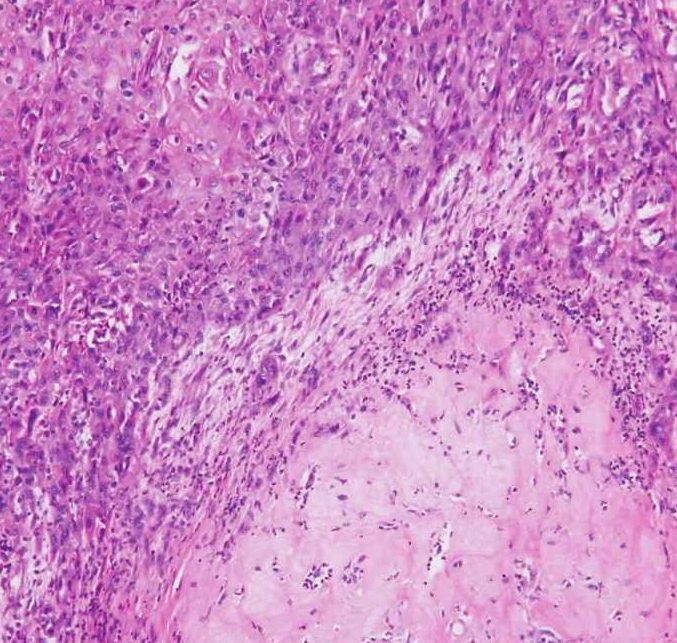
在良性和恶性成分之间常存在移行区,表现为肿瘤组织变性如明显的玻璃样变、坏死,形成较大区域的粉染无结构区,其间可散在一些大小不一、核固缩的肿瘤细胞或导管样结构。同时可见出血或钙化。在多形性腺瘤中,若存在大片变性坏死组织,应考虑到有恶变的可能,仔细寻找有可能发现癌变部分。
如前所述,不是所有的多形性腺瘤癌变的生物学行为都一致,研究表明肿瘤侵袭至包膜外的程度与肿瘤的行为和预后有关。WHO建议,对多形性腺瘤恶变应再分为非侵袭性、微侵袭性(恶性成分侵入包膜外等于或小于1. 5mm)和侵袭性(肿瘤侵入邻近组织的深度大于1. 5mm)。前2组患者通常预后良好,而后一组预后较差。因此除肿瘤组织学类型和分化程度外,病理医师应尽量报告侵袭程度。因为这些因素均与治疗和预后相关。非侵袭性和侵袭性的区别在于肿瘤是否破坏包膜侵入瘤周组织。
非侵袭性者也称为发生在多形性腺瘤中的原位癌、多形性腺瘤的包膜内癌或多形性腺瘤伴重度非典型性变(图7-268、7-269)。这些肿瘤的典型改变是灶性至弥漫的含癌的区域,代替了良性成分。最早期的变化是肿瘤细胞取代导管的内层细胞,而外围的肌上皮细胞仍完整(图7-270)。有人认为只有在此时才是真正意义上的非侵袭性癌。此后肿瘤细胞可进一步增生,突破肌上皮细胞的围绕而侵入邻近的组织,但仍然局限在肿瘤包膜内(图7-271)。镜下见良性多形性腺瘤和恶性成分转变突然,后者有恶性细胞学特征,与多形性腺瘤部分反差明显,表现为核深染、异型性、分裂像多。细胞大小与外围的多形性腺瘤部分相差明显。可以显示升高的Ki-67、HER-2/neu、p53和雄性激素受体表达。但约5%的多形性腺瘤也可表达这些标志物,因此对于诊断多形性腺瘤癌变不是特异性的。非侵袭性癌的预后很好,但目前也有发生肺转移和淋巴结转移的报道,作者也遇到过此种病例(图7-272)。应注意做出非侵袭性癌的诊断前应仔细检查肿瘤所有的周边部分以排除侵袭性。
微侵袭性癌:指肿瘤侵袭至包膜外很小的范围。WHO界定的微侵袭性是肿瘤侵犯包膜外小于1. 5mm,有时与多形性腺瘤的结节难以鉴别,恶性者周围常有结缔组织增生反应而多形性腺瘤结节无。所谓的侧方膨胀或称蘑菇样侵犯的方式侵入或穿出包膜、神经侵犯也是恶性的征象。此外,微侵袭性的部分也有细胞学和结构上的恶性表现。对于微侵袭性癌的界定不同的研究结果也不同:有研究显示当肿瘤侵出包膜的深度小于6mm时,患者的预后好,大于8mm的预后较差,也有的研究发现肿瘤侵出距离小于5mm的预后佳。实际上这样的界定在不同的病例可能有的容易有的很难。微侵袭性癌有转移潜能,但转移率目前还不清楚。
图7-268 多形性腺瘤癌变:非侵袭性癌,癌变成分为肌上皮癌
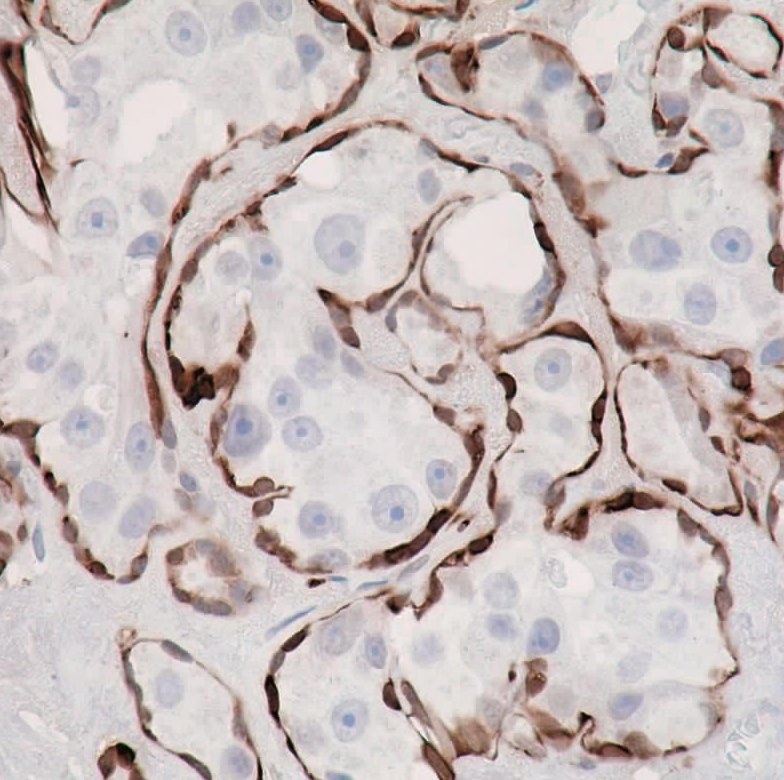
图7-269 多形性腺瘤原位癌变 A.肿瘤细胞外围有肌上皮细胞包绕;B.免疫组织化学调宁蛋白染色显示肌上皮细胞包绕癌变肿瘤细胞
图7-270 多形性腺瘤癌变:肿瘤细胞完全被肌上皮细胞包绕
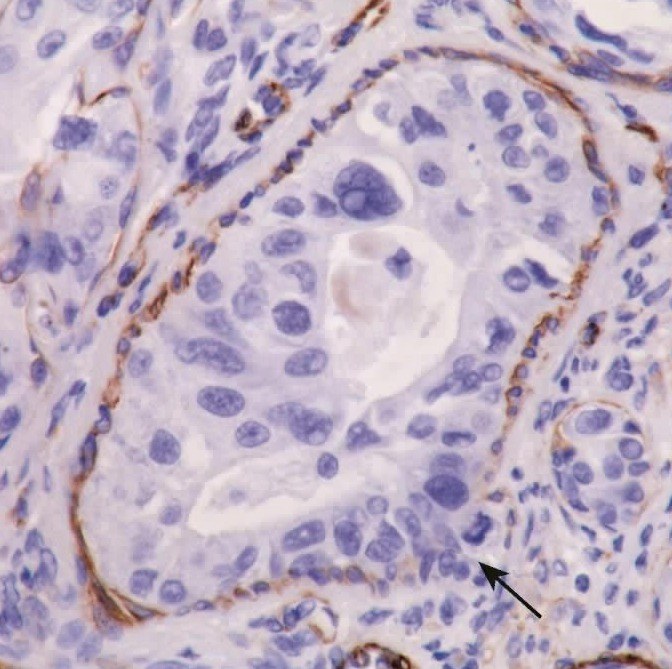
图7-271 多形性腺瘤癌变:部分肿瘤细胞突破肌上皮细胞包绕(箭头)
图7-272 多形性腺瘤原位癌变并发生转移 A.肿瘤的大部分发生玻璃样变,但包膜完整,左上角的插图为椭圆形框内肿瘤细胞的高倍观;B.淋巴结转移成分与原发灶的成分一致
虽然一些研究提示包膜内和微侵袭性恶性多形性腺瘤无复发和致死的危险,有人指出这两个亚型中约25%的病例具有侵袭性生长的行为。所以关于这2个亚型的界定还需要进一步研究证实。
对于上述的侵袭包膜的判定有时也会遇到一些问题。多形性腺瘤一般在大唾液腺有包膜,而在小唾液腺无包膜。而且即使在同一肿瘤内如果仔细进行镜下观察也可发现其包膜的情况在不同的区域可有很大差别。在包膜间断的区域会有瘤结节长出而进入周围组织。它们与主瘤相连,不是真正意义的浸润,仍为良性多形性腺瘤。以前做多形性腺瘤的摘除而不是切除时,这种瘤结节常常被遗留而成为复发的来源。
侵袭性癌的侵犯范围超出包膜外1. 5mm,可以广泛侵犯邻近的腺体、黏膜和神经组织,少见情况下也见侵犯皮肤、颌骨。偶见侵犯血管并伴有血管内瘤栓。侵袭性癌易发生淋巴结转移和局部复发。复发和颈淋巴结转移与恶性成分在肿瘤中所占的比例有关,恶性成分占50%以上时局部复发和淋巴结转移的可能性较大。