腺泡细胞癌有多种细胞类型,包括腺泡样细胞、闰管样细胞、空泡细胞、透明细胞和非特异性腺细胞。这些细胞组成多种组织类型,4个主要类型是实性型、微囊型、乳头状囊性型和滤泡型。一个肿瘤中有多种细胞类型和组织学类型者也不少见。如此之多的细胞和结构类型,再加上病例较少是诊断困难的主要原因。
镜下最突出的特征是肿瘤细胞质内的酶原颗粒。典型病变由浆液性腺泡样细胞构成,由于其胞质内含丰富嗜碱性颗粒并具有圆形嗜碱性细胞核而被称为蓝点瘤(blue dot tumor)。其低倍镜下成片排列的腺泡样细胞构成的嗜碱性蓝色色调会让人想起腺泡细胞癌的诊断。但这种细胞及结构特点在腺泡细胞癌中并不占多数。酶原颗粒少的肿瘤可能更显嗜酸性或者是透明的。
肿瘤内可出现的瘤细胞有:
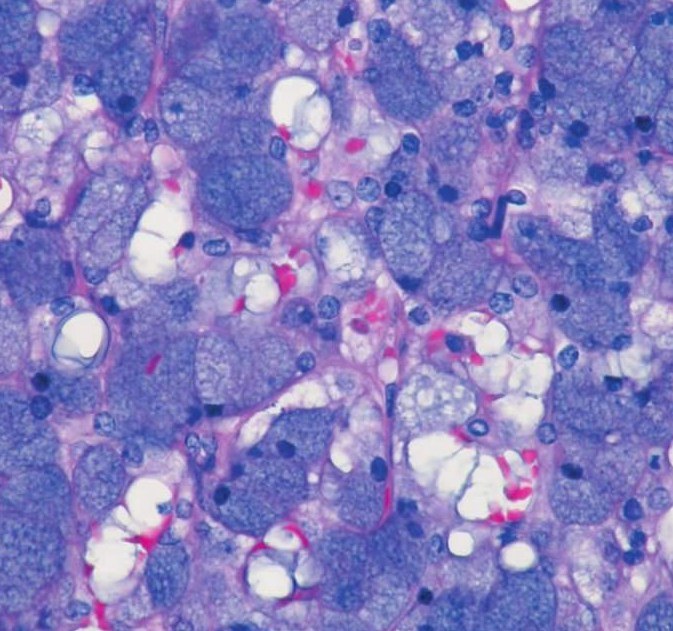
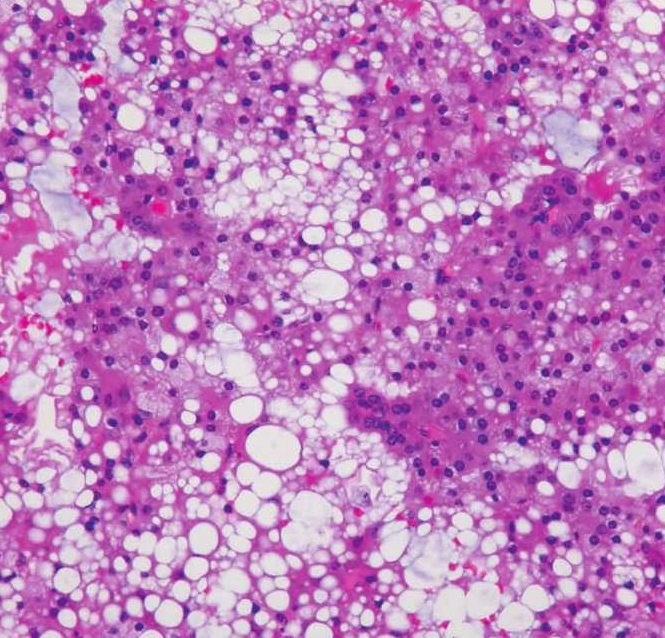
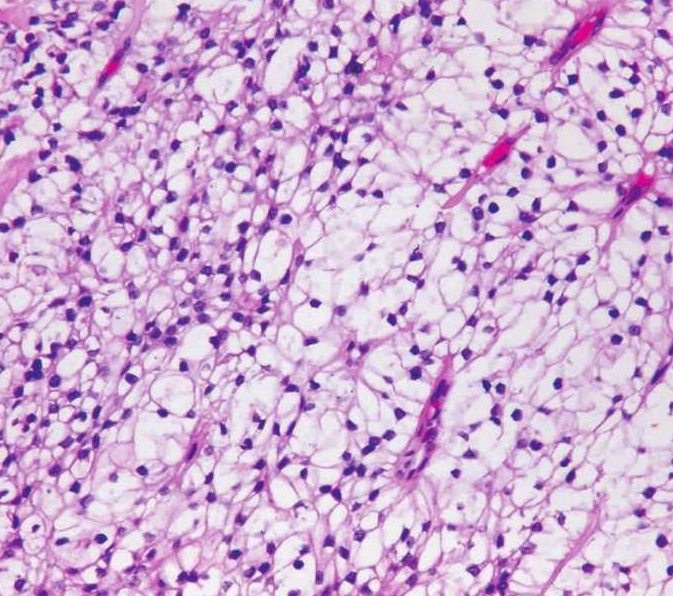
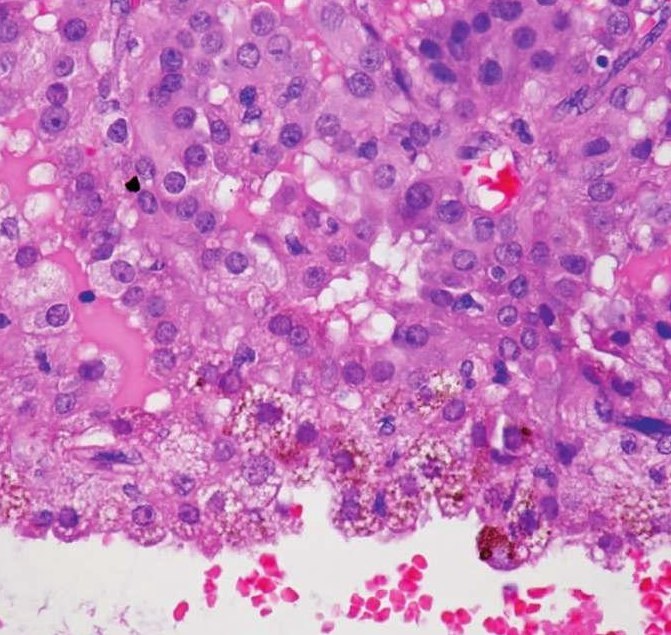
1)腺泡样细胞(浆液性细胞或蓝点细胞):嗜碱性腺泡样细胞多分布于肿瘤中心,这种细胞最易识别,为大多边形细胞,含丰富的嗜碱性颗粒样胞质,颗粒为呈蓝紫色、细小至粗大的酶原颗粒,可呈细网状或泡沫状,PAS加淀粉酶消化阳性(图7-97、7-98)。黏液卡红阴性或只有很弱的反应。有较小、一致的圆形、偏中心分布的细胞核。细胞排列成片,间隔以纤细的纤维。常形成器官样即腺泡样结构,也可成不规则灶状。多数肿瘤中,这种细胞通常占肿瘤的小部分,有时很少。
图7-97 腺泡细胞癌:腺泡样细胞,含丰富的嗜碱性颗粒样胞质
图7-98 腺泡细胞癌:腺泡样细胞,PAS加淀粉酶消化后阳性
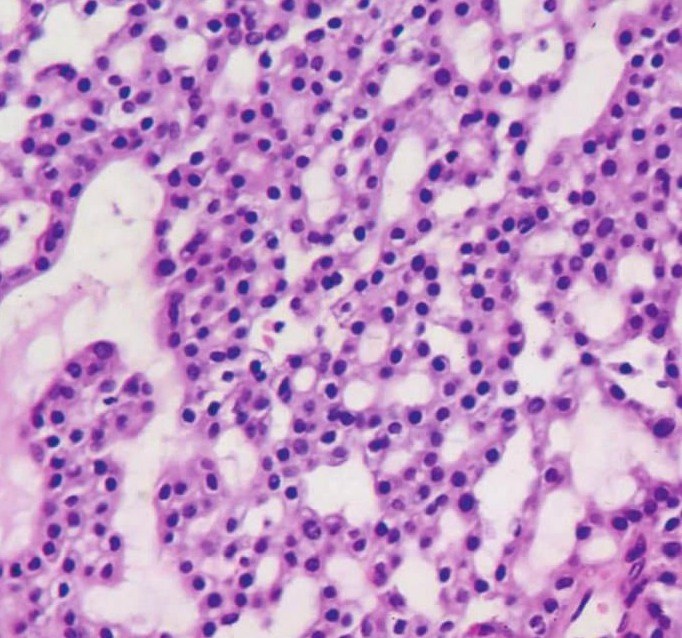
2)闰管样细胞:与正常腺体的闰管细胞相似。细胞呈立方或矮柱状,体积较腺泡细胞小。核居中,较大呈圆形,可见1~2个核仁,核质比例大,偶有轻度非典型性。胞质较少,微嗜酸性或双嗜性,均质状,细胞边界清楚。这些细胞常围绕成小腺腔(图7-99)或较大的腔。多数肿瘤中可见到这种细胞。
3)空泡细胞:细胞大小不一,呈圆形或卵圆形,细胞核固缩,常被挤压至细胞一侧,成扁平状。胞质内含多个细小空泡或形成数个较大的空泡。细胞膜可因空泡而扩张,但有的细胞仍见胞质(图7-100)。
图7-99 腺泡细胞癌:闰管样细胞,呈立方状,核居中,圆形。胞质微嗜酸性,细胞边界清楚。部分细胞围绕成腺腔样
图7-100 腺泡细胞癌:空泡状细胞,胞质内含大小不等的空泡
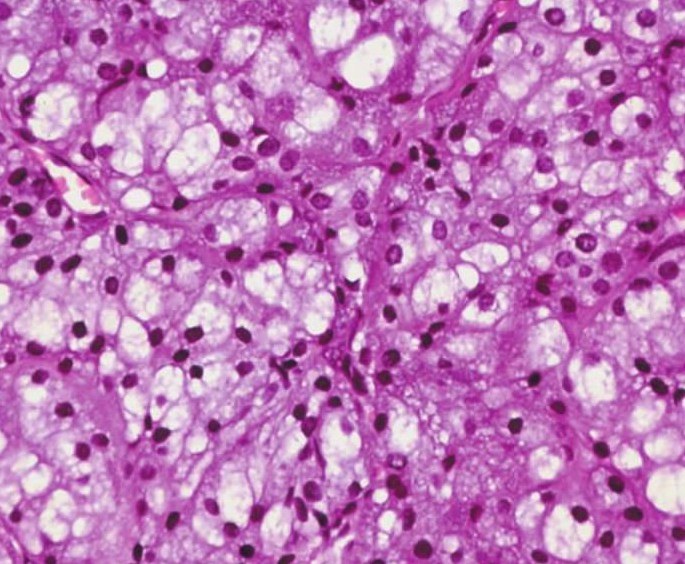
4)透明细胞:细胞呈圆形,核小居中,胞质透明,内含细丝网状物,细胞之间境界清楚。与空泡细胞不同,其胞质不染色,成片排列(图7-101)。见于约6%的肿瘤。有时占肿瘤的主体。这些透明细胞并不含糖原,PAS阴性。胞质透明可能与固定等人为因素使细胞器减少有关,或者是肿瘤细胞发生了转化。透明细胞本身无预后意义。
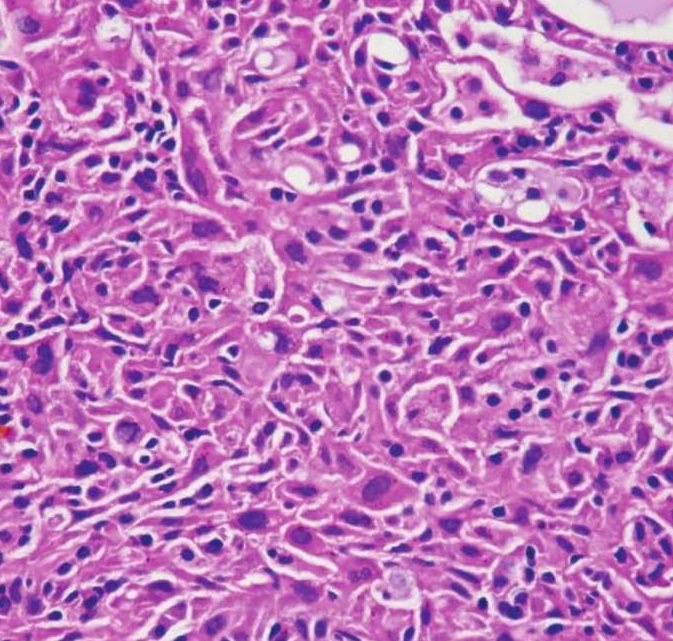
5)非特异腺细胞:圆形至多边形,双嗜性至嗜酸性,细胞核圆形,细胞边界不清楚,常呈合胞体样片状(图7-102)。胞质颗粒稀疏或缺乏。细胞核轻度增大、泡状。细胞非典型性和分裂像一般出现在这些细胞。PAS阴性,多数肿瘤中可见此种细胞。
图7-101 腺泡细胞癌:透明细胞,细胞呈圆形,核小居中,胞质透明
图7-102 腺泡细胞癌
非特异腺细胞,胞质嗜酸性,细胞核圆形、泡状,细胞边界不清楚,呈合胞体样片状
根据肿瘤细胞类型和组织结构,分为四种组织学类型。
1)实性型:常见,占50%,以腺泡样细胞为主,细胞排列呈腺泡状或片状,细胞团片中可出现微腔隙、坏死、出血和钙化小体(图7-103)。此型中还可出现一些非特异腺细胞、空泡细胞。
图7-103 实性型腺泡细胞癌:肿瘤细胞为腺泡样细胞,成片排列
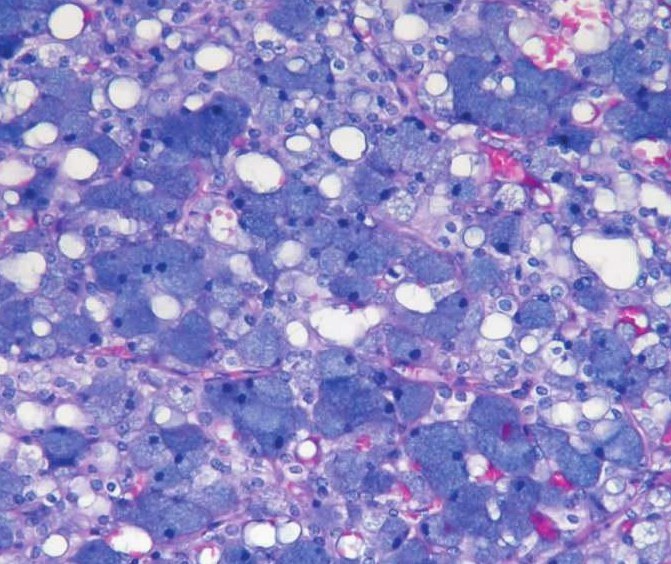
图7-104 微囊型腺泡细胞癌:细胞间形成大量的微小囊状间隙,肿瘤细胞空泡变
2)微囊型:占30%,细胞间形成大量的微小囊状间隙,特点是显著的细胞空泡变和细胞间囊性变,呈特征性的格子样或多孔样(latticelike or fenestrated,图7-104)。与实性型的腺泡细胞分化不同,微囊型向终末导管腺泡单位分化。闰管细胞和腺泡样细胞以不同程度交叉。常见分化好的腺泡样细胞,也可见较多的空泡细胞,微囊间隙是由于细胞内空泡互相融合,细胞破裂,致使液体潴留形成。由于细胞种类多,细胞染色有轻度的差异,酶原颗粒PAS染色阳性分布也不均一。腺泡样细胞少时酶原颗粒可能难以发现,仔细查找可发现局灶性分布。细胞间微囊和空泡细胞可含黏液卡红阳性物质,有时很丰富而且有细胞内黏液卡红阳性颗粒。电镜下可见致密的酶原颗粒样颗粒和电子密度低的黏原样颗粒。
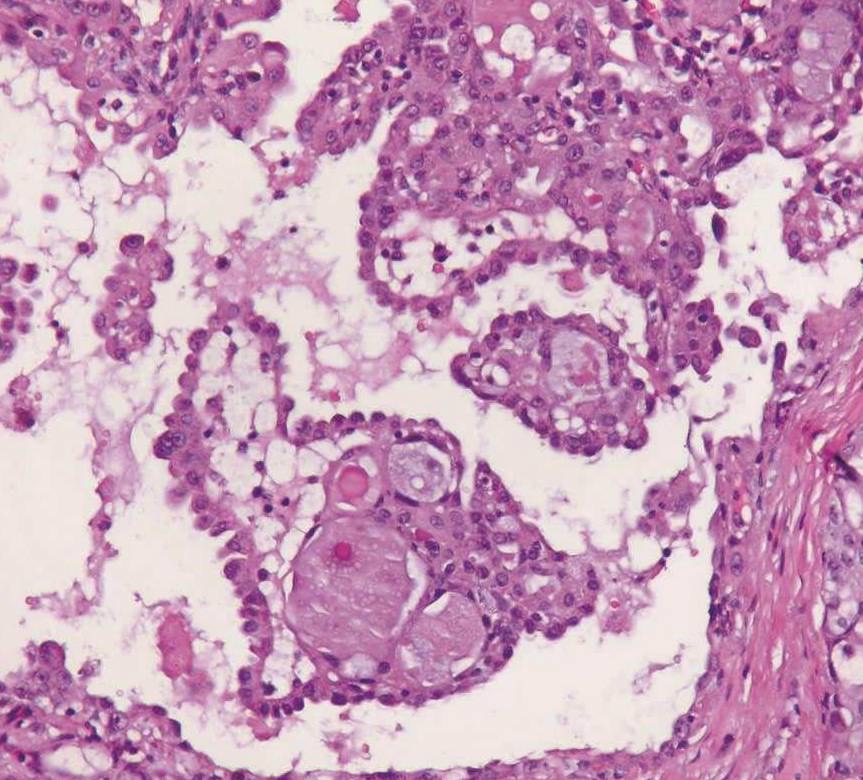
图7-105 乳头状囊性型腺泡细胞癌:肿瘤形成突然囊腔的乳头,表面被覆的细胞呈墓碑样
3)乳头状囊性型:占5%,此型以闰管样细胞和空泡细胞为主,形成单个或多个相对于微囊型较大的囊腔,囊腔面有增生的上皮,并形成乳头突入囊腔。肿瘤细胞衬覆在乳头表面(图7-105)。这些衬覆乳头表面和囊腔壁的肿瘤细胞成墓碑样成排排列,囊腔之间为大量纤维结缔组织间隔,纤维常发生玻璃样变性。当非特异腺细胞占主要成分时,与囊腺癌鉴别可能较难。Batsakis等认为乳头囊性型的发生有两种形式:退变性(retrogressive)和肿瘤性,退变性的最终形式为单房性囊肿伴有肿瘤细胞肿胀并形成乳头。
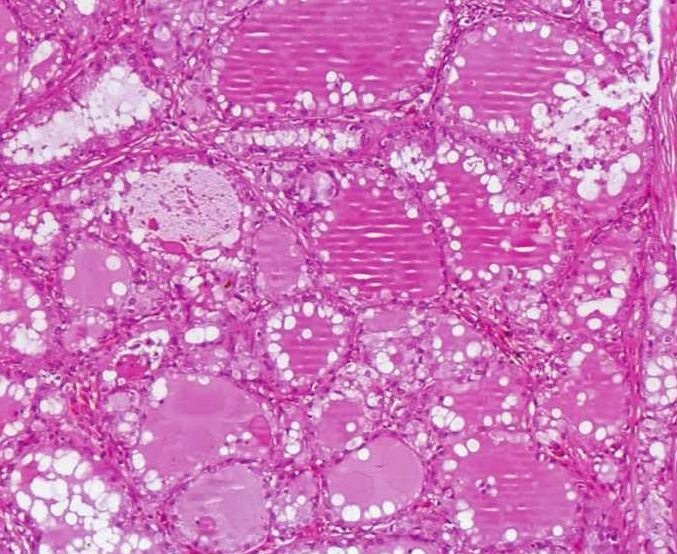
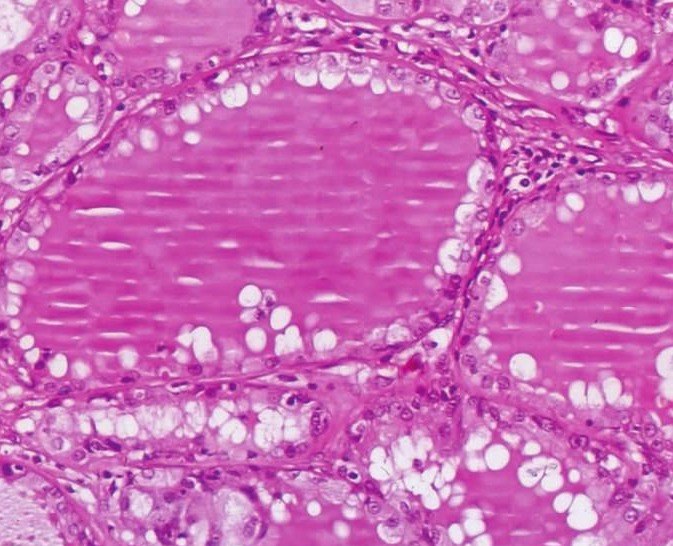
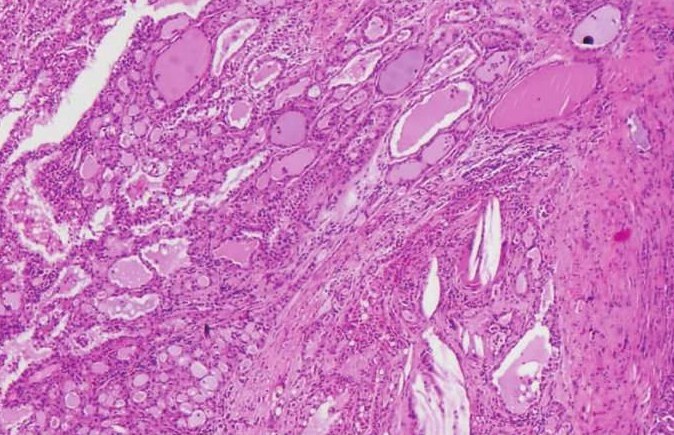
4)滤泡型:占15%,肿瘤细胞形成类似甲状腺滤泡的结构,滤泡周围为立方状细胞或矮柱状细胞,属闰管样细胞,滤泡内含嗜酸性蛋白样物质,类似于甲状腺滤泡中的胶状物。滤泡之间可见腺泡样细胞排列呈腺泡样结构或非特异性腺管,细胞内有空泡(图7-106、7-107)。
图7-106 滤泡型腺泡细胞癌:肿瘤细胞排列成甲状腺滤泡样
图7-107 滤泡型腺泡细胞癌:构成滤泡的细胞为闰管样细胞
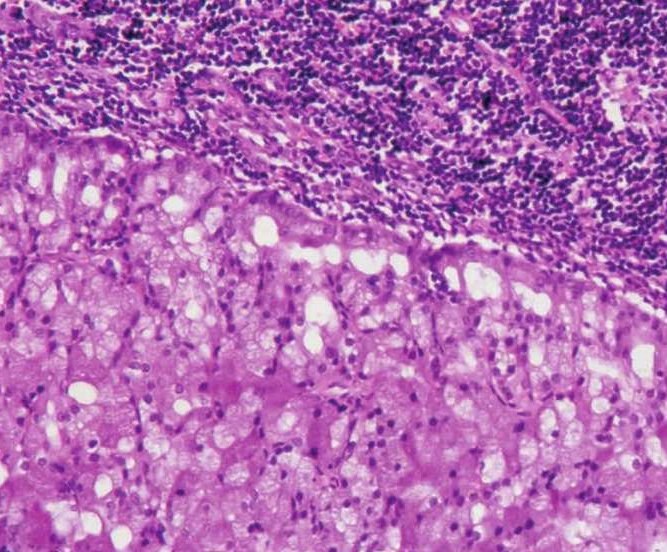
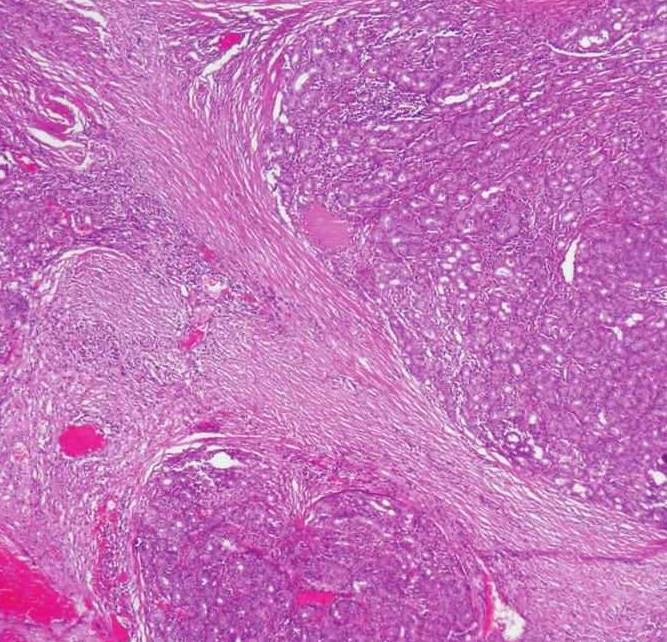
除上述主要结构类型外,还有透明细胞型,指肿瘤中发生广泛的透明细胞变,占据肿瘤的大部分。透明细胞型大概占6%。透明细胞本身无预后意义(图7-108)。还有部分腺泡细胞癌间质中含丰富的淋巴样间质并可形成淋巴滤泡,有人称之为肿瘤相关淋巴样组织增生(图7-109)。此类肿瘤界限清楚,都有假包膜,可类似于一个腺内淋巴结的转移癌,呈实性型或微囊型生长。预后较普通腺泡细胞癌好。
去分化(dedifferentiation)指低级别和高级别恶性肿瘤的共同存在的现象,通常是一个高分化肿瘤在复发时,失去原来的形态分化途径,而表现为低分化恶性肿瘤。去分化一词最初见于骨病理学领域,现在已扩展至软组织病理学和唾液腺病理学领域。肿瘤的去分化目前称为高级别转化(high-grade transformation,HGT)。唾液腺癌去分化指唾液腺癌向高级别癌的转变,原来的分化途径不再明显。腺泡细胞癌去分化是唾液腺癌中最先发现的,由Stanley等首先报道于1988年,以后陆续有其他类型的唾液腺癌去分化出现。去分化发生的基础可能是原来低度恶性肿瘤中发生基因改变的蓄积,最终导致高级别癌出现。去分化腺泡细胞癌目前约有30多例报道,病理表现是,在同一肿瘤内有低级别腺泡细胞癌和去分化的高级别腺癌(图7-110、7-111)。转化的部分失去腺泡样分化及缺失酶原颗粒,转化的成分一般是高级别非特异性腺癌、未分化癌或向梭形肌上皮分化,多见于腮腺。平均年龄较普通的腺泡细胞癌高,为58岁。去分化的腺泡细胞癌常见核分裂数增加、坏死、脉管和神经侵犯。临床上淋巴结转移、复发率高、预后差。腺泡细胞癌高级别转化的分子病理学机制尚不明确。
图7-108 透明细胞型腺泡细胞癌:细胞胞质透明
图7-109 腺泡细胞癌:伴丰富的淋巴样间质
图7-110 腺泡细胞癌高级别转化:肿瘤含腺泡细胞癌成份(左侧大部分)和高级别转化成份(右侧进边缘)
图7-111 腺泡细胞癌高级别转化:转化部分为未分化癌
目前有多篇关于含腺泡细胞癌的杂交瘤的报道。腺泡细胞癌以外的肿瘤有终末导管癌、多形性腺瘤、唾液腺导管癌和黏液表皮样癌。
腺泡细胞癌的肿瘤间充质多少不一,偶见胶原纤维玻璃样变性,间充质内可见钙化,部分病例可见砂砾体。有时肿瘤内有出血和明显的含铁血黄素沉积。肿瘤细胞胞质内可含此色素(图7-112)。包膜常不完整或无明显包膜(图7-113)。
目前无公认的腺泡细胞癌组织学分级系统,但制订有价值的分级系统对预后判断、制定有效的个性化治疗方案都有利。为此有人研究发现腺泡细胞癌的一些组织学参数与患者的不良预后有关,如核分裂数增加、细胞非典型性、不典型性核分裂、血管神经侵犯、坏死等。但也有相反意见。目前较公认的是间质内含大量淋巴样组织的腺泡细胞癌预后良好。有人根据组织学表现制订了3层分级标准,也有人按照核分裂数制订了2层分级。都未得到广泛的认可。不管怎样,组织学上出现高级别癌表现时在病理报告中加以说明,可能有利于临床医师对疾病的判断和处理。
图7-112 腺泡细胞癌:肿瘤细胞内间含铁血黄素
图7-113 腺泡细胞癌:肿瘤无包膜,呈浸润性生长
组织化学:腺泡样细胞的分泌颗粒呈PAS加淀粉酶消化染色阳性(见图7-98)。在鉴别诊断中起主要作用。细胞质黏液卡红阴性或只有很弱的反应,对奥辛蓝染色呈阳性反应,而细胞之间的囊状腔隙对黏液卡红呈轻到中度阳性反应。